A Nyulbetegségek és Az Emberi Egészség: Egy Mélyreható Vizsgálat
A nyulak, ezek a kedves és gyakran házikedvencként tartott állatok, számos olyan betegség hordozói lehetnek, amelyek potenciálisan átterjedhetnek az emberre. Ezeket a betegségeket zoonózisoknak nevezzük. A zoonózisok megértése, a megelőzésükre való törekvés és a korai felismerésük kulcsfontosságú az emberi egészség védelme szempontjából. Ebben a részletes útmutatóban feltárjuk a legfontosabb nyulakat érintő betegségeket, azok emberre gyakorolt lehetséges hatásait, a megelőzés módszereit, a tüneteket, a diagnosztikai eljárásokat és a rendelkezésre álló kezelési lehetőségeket. Célunk, hogy átfogó és megbízható információkkal szolgáljunk mindazok számára, akik nyulakkal érintkeznek, legyen szó háziállatokról, vadon élő egyedekről vagy laboratóriumi állatokról.
A Leggyakoribb Nyulakat Érintő Zoonotikus Betegségek

Számos olyan betegség létezik, amely a nyulakat érintheti és potenciálisan átterjedhet az emberre. Fontos megjegyezni, hogy a fertőzés kockázata számos tényezőtől függ, beleértve az ember immunrendszerének állapotát, az expozíció mértékét és a megfelelő higiéniai intézkedések betartását. Az alábbiakban részletesen bemutatjuk a leggyakoribb zoonotikus nyulbetegségeket:

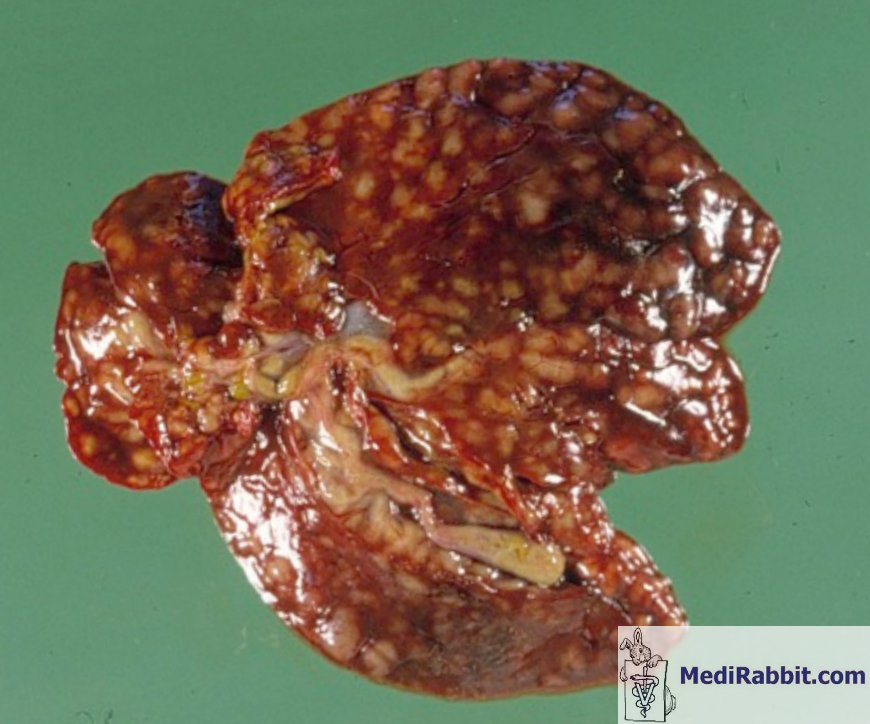
Tularemia (Nyúlpestis)

A tularemia, közismert nevén nyúlpestis, egy bakteriális fertőzés, amelyet a *Francisella tularensis* baktérium okoz. Ez egy rendkívül fertőző betegség, amely nemcsak a nyulakat, hanem számos más állatot és az embert is érintheti. A fertőzés többféleképpen terjedhet: közvetlen érintkezés fertőzött állatokkal (például nyulakkal, rágcsálókkal), fertőzött állatok húsevésével, fertőzött kullancsok vagy szúnyogok csípésével, szennyezett víz vagy por belélegzésével, valamint laboratóriumi expozícióval. A tularemia klinikai megjelenése az embernél változatos lehet, függően a fertőzés útjától és a baktérium virulenciájától. A leggyakoribb formák közé tartozik az ulceroglanduláris forma, amely a bőrön fekélyesedéssel és a közeli nyirokcsomók megnagyobbodásával jár. A glanduláris forma hasonló tüneteket mutat, de fekély nélkül. Az okuloglanduláris forma a szem érintettségével és a fül előtti nyirokcsomók duzzanatával jár. A tüdőgyulladásos forma súlyos légzőszervi tüneteket okozhat, míg a tífuszos forma lázzal, fejfájással, izomfájdalommal és hasi fájdalommal járhat, nyirokcsomó-megnagyobbodás nélkül. A diagnózis általában vérvizsgálattal történik, amely kimutatja a *Francisella tularensis* elleni antitesteket vagy a baktérium DNS-ét. A kezelés antibiotikumokkal történik, leggyakrabban ciprofloxacinnal, gentamicinnal vagy doxiciklinnel. A megelőzés magában foglalja a kullancsok és szúnyogok elleni védekezést, a fertőzött állatokkal való érintkezés elkerülését, a vadon élő állatok húsának alapos átsütését, valamint a laboratóriumi biztonsági előírások szigorú betartását.
A Tularemia Terjedési Útjai Részletesen
A tularemia terjedése rendkívül sokrétű, ami hozzájárul a betegség széles körű előfordulásához mind az állatvilágban, mind az emberben. A közvetlen érintkezés fertőzött állatokkal az egyik leggyakoribb terjedési mód. Ez magában foglalhatja a fertőzött nyulak vagy más rágcsálók bőrének megérintését, a beteg állatok feldolgozását (például vadászat során), vagy akár a háziállatok ápolását, ha azok megfertőződtek. A fertőzött állatok húsevésével való terjedés kevésbé gyakori, de előfordulhat, ha a hús nem volt megfelelően átsütve vagy főzve. A vektorok, mint például a kullancsok és a szúnyogok, jelentős szerepet játszanak a betegség terjesztésében. A fertőzött kullancsok csípésükkel bejuttathatják a baktériumot az emberi szervezetbe. Különösen veszélyesek lehetnek a nimfa stádiumban lévő kullancsok, mivel méretük miatt nehezebben észrevehetők. A szúnyogok is képesek lehetnek a baktérium mechanikai átvitelére, bár ez kevésbé gyakori, mint a kullancsok által történő terjedés. A szennyezett víz vagy por belélegzése ritkább, de lehetséges terjedési út, különösen olyan területeken, ahol a baktérium nagy koncentrációban van jelen a környezetben. Laboratóriumi expozíció szintén kockázatot jelenthet az egészségügyi szakemberek és a kutatók számára, akik fertőzött mintákkal dolgoznak. A megfelelő laboratóriumi biztonsági előírások betartása elengedhetetlen a fertőzés megelőzése érdekében.
A Tularemia Különböző Klinikai Formái
A tularemia klinikai képe rendkívül változatos lehet, és a tünetek súlyossága is széles skálán mozoghat. Az ulceroglanduláris forma a leggyakoribb megjelenési forma, amely a fertőzés helyén (például kullancscsípés helyén) kialakuló fájdalmas fekéllyel kezdődik. Ezt követően a regionális nyirokcsomók (általában a csípéshez legközelebb eső nyirokcsomók) megnagyobbodnak és érzékennyé válnak. A glanduláris forma hasonló a fentiekhez, de a bőrön nem alakul ki fekély. Az okuloglanduláris forma akkor alakul ki, ha a baktérium a szembe kerül, például szennyezett kézzel való dörzsölés következtében. Ez szemfájdalommal, vörösséggel, váladékozással és a fül előtti nyirokcsomók duzzanatával jár. A tüdőgyulladásos forma a legveszélyesebb, mivel súlyos légzési nehézségeket, mellkasi fájdalmat és köhögést okozhat. Ez a forma általában a baktérium belélegzésével vagy a szisztémás fertőzés szövődményeként alakul ki. A tífuszos forma lázzal, hidegrázással, fejfájással, izomfájdalommal és hasi fájdalommal jár, de a nyirokcsomók nem feltétlenül nagyobbodnak meg. Ez a forma nehezebben diagnosztizálható, mivel a tünetek más fertőző betegségekre is utalhatnak. Ritkább formák közé tartozik a szájüregi-garatgyulladásos forma, amely a fertőzött élelmiszer fogyasztása következtében alakulhat ki, és torokfájással, nyelési nehézséggel és nyaki nyirokcsomó-duzzanattal jár.
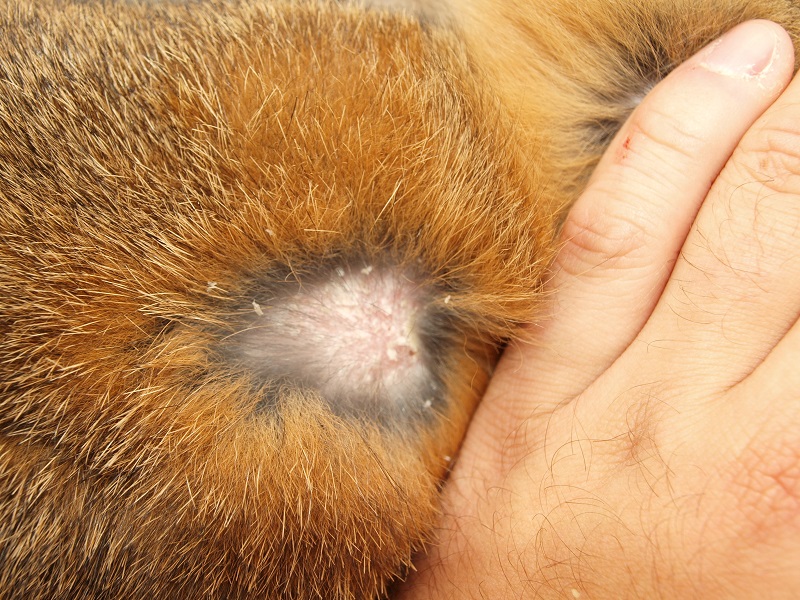
A Tularemia Diagnózisa és Kezelése

A tularemia diagnózisa a klinikai tüneteken, az expozíciós anamnézisen (például kullancscsípés, érintkezés nyulakkal) és a laboratóriumi vizsgálatokon alapul. A vérvizsgálatok során kimutathatók a *Francisella tularensis* elleni specifikus antitestek. Az antitestszintek általában a fertőzés után 1-2 héttel kezdenek emelkedni. A polimeráz láncreakció (PCR) módszerrel a baktérium DNS-e is kimutatható a vérből, a váladékból vagy a szövetmintákból, ami gyorsabb diagnózist tesz lehetővé a korai szakaszban. A kezelés alapját az antibiotikumok képezik. A leggyakrabban alkalmazott antibiotikumok közé tartozik a ciprofloxacin, a gentamicin és a doxiciklin. A kezelés időtartama a fertőzés súlyosságától és a klinikai formától függően változhat, általában 10-21 napig tart. Súlyosabb esetekben intravénás antibiotikum-kezelésre lehet szükség. A korai diagnózis és a megfelelő antibiotikum-kezelés kulcsfontosságú a szövődmények elkerülése és a teljes gyógyulás érdekében. Kezeletlen esetben a tularemia súlyos szövődményekhez, például tüdőgyulladáshoz, agyhártyagyulladáshoz vagy akár halálhoz is vezethet. A megelőzés kiemelt fontosságú, és magában foglalja a kullancsok és szúnyogok elleni védekezést (repellensek használata, hosszú ujjú ruházat viselése, gyakori kullancsvizsgálat), a fertőzött állatokkal való érintkezés elkerülését, a vadon élő állatok húsának alapos átsütését, valamint a biztonságos laboratóriumi gyakorlatok betartását.
Leptospirosis (Weil-kór)
A leptospirosis egy bakteriális fertőzés, amelyet a *Leptospira* nemzetségbe tartozó baktériumok okoznak. Számos állatfaj, köztük a nyulak is hordozhatják ezeket a baktériumokat anélkül, hogy megbetegednének. Az ember leggyakrabban szennyezett vízzel (például tóval, folyóval) vagy nedves talajjal való érintkezés útján fertőződik meg, amely fertőzött állatok vizeletével szennyeződött. A baktérium a bőr sérülésein (például vágásokon, horzsolásokon) vagy a nyálkahártyákon (szem, orr, száj) keresztül juthat be a szervezetbe. A leptospirosis tünetei az enyhe, influenzaszerű tünetektől (láz, fejfájás, izomfájdalom) a súlyosabb formákig (Weil-kór) terjedhetnek, amelyek sárgasággal, veseelégtelenséggel, májkárosodással és agyhártyagyulladással járhatnak. A diagnózis vér- vagy vizeletvizsgálattal történik, amely kimutatja a *Leptospira* baktériumot vagy az ellene termelődött antitesteket. A kezelés antibiotikumokkal történik, mint például a penicillin, a doxiciklin vagy az amoxicillin. A korai kezelés csökkenti a súlyos szövődmények kockázatát. A megelőzés magában foglalja a szennyezett vízzel való érintkezés elkerülését, védőfelszerelés (például csizma, kesztyű) viselését olyan munkák során, amelyek során fennáll a szennyezett talajjal vagy vízzel való érintkezés kockázata, valamint a rágcsálók elleni védekezést.
A Leptospirosis Terjedésének Részletei
A leptospirosis terjedése szorosan összefügg a környezeti tényezőkkel és az állatokkal való érintkezéssel. A *Leptospira* baktériumok a fertőzött állatok (például rágcsálók, kutyák, szarvasmarhák, sertések, lovak és vadon élő állatok, beleértve a nyulakat is) vizeletével kerülnek a környezetbe. A baktériumok nedves talajban, édesvízben (tavakban, folyókban) és sárban hosszabb ideig életképesek maradhatnak. Az emberi fertőzés leggyakrabban akkor következik be, ha a sérült bőr (vágások, horzsolások) vagy a nyálkahártyák (szem, orr, száj) érintkezésbe kerülnek ezzel a szennyezett vízzel vagy talajjal. Ritkábban a fertőzés közvetlen érintkezés útján is megtörténhet fertőzött állatokkal, például a vizeletükkel vagy más testnedveikkel való érintkezés során. A foglalkozási kockázat is jelentős lehet bizonyos csoportoknál, például mezőgazdasági dolgozóknál, csatornatisztítóknál, állatorvosoknál és vízi sportokat űzőknél. A klímaváltozás és a gyakoribbá váló árvizek hozzájárulhatnak a leptospirosis terjedésének növekedéséhez, mivel a szennyezett víz nagyobb területeket érinthet.
A Leptospirosis Klinikai Képe és a Weil-kór
A leptospirosis klinikai tünetei rendkívül változatosak lehetnek. Sok fertőzött személy tünetmentes marad, vagy csak enyhe, influenzaszerű tüneteket tapasztal, mint például láz, fejfájás, izomfájdalom (